Périoste

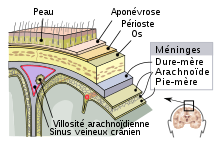
Le périoste est un ensemble de couches de la périphérie des os longs et des os plats en dehors des surfaces articulaires (recouvertes de cartilage articulaire). Ces couches assurent la croissance en épaisseur. On parle de « croissance périostée en largeur ».
Composition
[modifier | modifier le code]Composé d'une couche externe fibreuse, d'une couche intermédiaire fibroélastique et d'une couche interne ostéoblastique (non fibreuse), ce tissu conjonctif est apte à assurer l'insertion des tendons et ligaments sur l'os. C'est un tissu conjonctif à prédominance fibreuse et non-orienté.
L'ossification primaire périostique qui se développe à partir du périoste, à la périphérie de la diaphyse des os longs, est une ossification de type endoconjonctive (qui comprend aussi l'ossification primaire de la membrane).
Le périoste fait partie des ectoméninges avec la dure-mère, c'est-à-dire qu'il participe à la protection du système nerveux.
Vascularisation
[modifier | modifier le code]Les artères qui vascularisent l'os sont dites « artères périostées ». Ce sont aussi elles qui vascularisent le genou humain[1].
Chez le fœtus
[modifier | modifier le code]Lors du développement des os, et quand ces derniers ne sont pas dans un stade de développement optimal, on ne parle pas de périoste, mais de « virole périchondrale ».
Pathologies, utilisation médicale du périoste
[modifier | modifier le code]Les ostéoblastes sous-périostés sont actifs jusqu'à la fin de la croissance. Leur hyperactivité entraîne une hyperostose.
Le chirurgien et anatomiste Louis Xavier Edouard Léopold Ollier en 1859 étudie la possibilité d'utiliser la transplantation de périoste pour la production artificielle d'os[2].
Les entorses ou foulures à répétition liées à une hyperlaxité externe de la cheville peuvent faire l'objet d'un traitement chirurgical (ligamentoplastie au périoste[3],[4], chez les sportifs notamment[5]).
La périostite est une inflammation affectant le périoste.
Notes et références
[modifier | modifier le code]- ↑ (en) Kirschner MH, Menck J. & Hofmann GO. « Anatomic bases of a vascularized allogenic knee joint transplantation: arterial blood supply of the human knee joint » Surg Radiol Anat. 1996;18(4):263-9. (résumé (voir résumé en français page 2)
- ↑ Ollier, Louis Xavier Edouard Léopold (1859) De la production artificielle des os au moyen de la transplantation du périoste et des greffes osseuses. Imprimé par E. Thunot.
- ↑ Roy-Camille R, Saillant G, Gagna G, Benazet JP. & Feray CH. « Les laxités externes chroniques de cheville. Cure chirurgicale par une ligamentoplastie au périoste ». Revue de chirurgie orthopédique et réparatrice de l'appareil moteur 1986;72(2):121-6.
- ↑ Jarde O, Bouzigues P, Trinquier-Lautard JL, Havet E, & Vives P. « Laxité externe chronique de cheville: traitement chirurgical par une ligamentoplastie au périoste avec remise en tension capsulo-ligamentaire: à propos de 34 cas » Revue de chirurgie orthopédique et réparatrice de l'appareil moteur 1999;85(1):51-7.
- ↑ Mabit C, Setton D, Charissoux JL, Pecout C. & Arnaud JP. (1993). « La ligamentoplastie au périoste dans les instabilités chroniques de la cheville chez le sportif » Journal de traumatologie du sport 1993;10(2):102-5. (http://cat.inist.fr/?aModele=afficheN&cpsidt=4778759 Résumé Inist-CNRS])
Voir aussi
[modifier | modifier le code]Articles connexes
[modifier | modifier le code]Bibliographie
[modifier | modifier le code]- Lacroix P (1948). Le mode de croissance du périoste. Arch Biol Paris, 59, 379-391.
- Zucman J, Maurer P. & Berbesson C. « Étude expérimentale de l’action ostéogènique des greffes de périoste, des greffes de moelle osseuse et de l’alésage centro-médullaire » Rev Chir Orthop. 1968;54:221-38.
