
Cet article intéressera les lecteurs qui souffrent de diabète de type 2N1 mais aussi celles et ceux qui pensent avoir développé une insensibilisation (insulinorésistance N2) des récepteurs cellulaires membranaires à l’insulineN3 ou répondent à certains critères du syndrome métaboliqueN4 : obésité, hypertension etc.
L’association entre la survenue de diabète et une consommation excessive de « sucre » est bien connue. Toutefois, de trop nombreuses personnes croient qu’il suffit de ne plus sucrer son café et d’éviter les pâtisseries pour se protéger de cette maladie… Le mécanisme est bien plus insidieux, notamment parce que le « sucre » inclut potentiellement tous les glucides que l’on trouve, à quantités variables, dans la plupart des légumes et des fruits.
Tous les organismes ne réagissent pas de la même manière à la surconsommation de glucides. Avec l’âge, la tolérance aux « sucres » diminue fortement, dans un rapport qui pourrait être de l’ordre de 1 à 10 entre 20 et 70 ans. Ce n’est pas pour autant un sauf-conduit de consommation de friandises chez les enfants… L’étude de Tadeja Gracner et collègues (2024N5) a évalué l’impact positif d’une restriction de sucre dans la toute petite enfance :
Nous avons examiné l’impact de l’exposition au sucre dans les 1000 jours suivant la conception sur le diabète et l’hypertension, en tirant parti de la variation quasi-expérimentale de la fin du rationnement du sucre au Royaume-Uni en septembre 1953. Le rationnement a limité l’apport en sucre à des niveaux conformes aux recommandations diététiques actuelles, mais la consommation a presque doublé immédiatement après le rationnement. En utilisant un modèle d’étude d’événement avec les données de la UK Biobank comparant les adultes conçus juste avant ou après la fin du rationnement, nous avons constaté que le rationnement au début de la vie réduisait le risque de diabète et d’hypertension d’environ 35 % et 20 %, respectivement, et retardait l’apparition de la maladie de 4 et 2 ans. La protection était évidente en cas d’exposition in-utéro et augmentait avec la restriction postnatale du sucre, en particulier après six mois, lorsque les aliments solides ont probablement commencé à être consommés. Le rationnement du sucre in-utéro représentait, à lui seul, environ un tiers de la réduction du risque.
Pour une compréhension approfondie du diabète, je recommande vivement aux anglophones la lecture de l’ouvrage de Gary Taubes : Rethinking Diabetes (2024N6). L’auteur n’est pas médecin, ce qui rend accessibles ses propos aux non-initiés. Mais il a accompli un travail remarquable de recherche documentaire, dressant un historique détaillé de la lutte contre le diabète… Avec ses échecs et ses succès.
Chez un diabétique ou une personne sujette à l’insulinorésistance, l’insulineN3 est sécrétée pour freiner la montée de la glycémieN7, mais son efficacité est trop limitée. Comme les hormones antirégulatrices sont encore actives, la glycémie atteint un niveau bien plus élevé que chez une personne non-diabétique.
L’insulineN3 joue plusieurs rôles. L’un d’eux consiste à faire entrer le glucose dans les cellules. Un autre consiste à empêcher la production de glucose et l’élimination de la graisse dans le foie (néoglucogenèseN8). Quand ce mécanisme est arrêté, l’insuline stocke le glycogèneN9 dans le foie et transforme les excès de glucides et de protéines en graisse via une nouvelle lipogenèseN10. L’insuline est à la base une hormone qui ordonne au corps de stocker une partie de l’énergie de la nourriture, sous forme de glycogène ou de graisse.
Quand l’insuline diminue, pendant le jeûne, l’inverse se produit. Le corps utilise une partie de l’énergie stockée pour fonctionner. C’est pourquoi nous ne mourrons pas pendant notre sommeil. Si l’alimentation et le jeûne sont bien équilibrés, tout fonctionne comme prévu.
Toutefois, en présence de trop d’insuline, le corps essaie toujours de stocker du glycogèneN9 et de la graisse. Comme il n’a pas beaucoup d’espace pour le glycogène, il produit de la graisse. Le foie exporte alors cette graisse sous la forme de triglycéridesN11 par le biais de lipoprotéines de très basse densité (VLDLN12) vers d’autres organes et en particulier vers les cellules graisseuses appelées adipocytesN13.
Obesity is protective ? (Jason Fung, 2016N14)
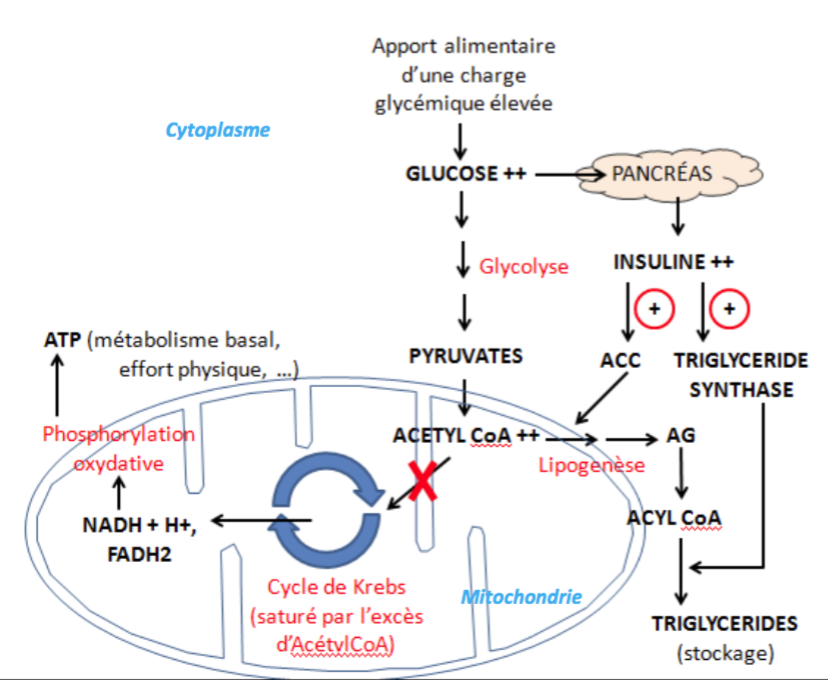
Source : N15 page 89
Selon Fung (voir pageN16), le foie d’une personne normale est comme un ballon… Quand elle mange, l’insulineN3 augmente et l’énergie est stockée dans le foie sous la forme de glycogèneN9. Le ballon n’étant pas gonflé, le sucre entre facilement. Puis, quand la personne jeûne, l’insuline diminue et le glycogène est récupéré en énergie pour alimenter le corps. Chez un diabétique, à cause de la surconsommation, le foie est rempli de graisse et de sucre. Ce mécanisme est perturbé par manque de place dans un « ballon trop gonflé ». Par conséquent, la glycémieN7 augmente et les médecins prescrivent plus d’insuline pour compenser l’insulinorésistanceN2. En réalité, cette forte dose d’insuline maintient le sucre prisonnier du foie, mais aussi des cellules d’autres organes comme le pancréas, ou encore de muscles comme le cœur.
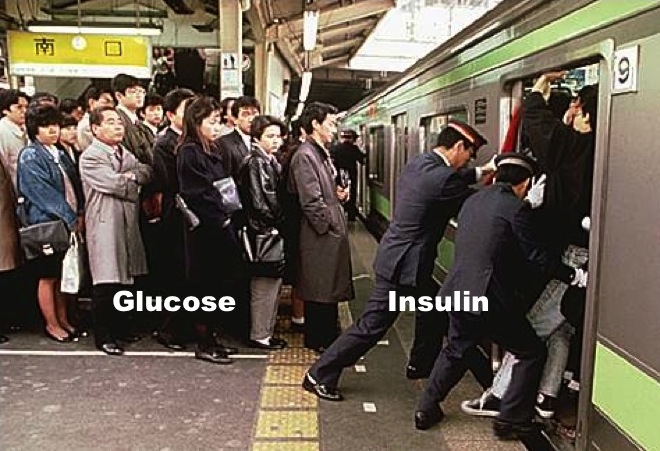
L’insulinorésistanceN2 ne serait donc pas un problème de récepteur membranaireN17 de l’insuline soudain devenu inadapté, mais de surcharge des cellules en glucose. Fung compare ce mécanisme à ce qui se passe dans le métro japonais : le glucose sanguin est représenté par les passagers attendant sur le quai, l’insuline par les pousseurs. Le problème n’est pas que les portes de la voiture ne s’ouvrent pas (récepteurs inactifs) mais que les pousseurs ne peuvent plus faire entrer de passagers quand la voiture est pleine. Autrement dit, l’insulinorésistance est associée à un excès, et non un manque, de glucose dans les cellules.
Cette surcharge se traduit par de l’inflammation. Selon la thèse de Nolan CJ et al. (2015N18), l’insulinorésistanceN2 est donc un mécanisme protecteur des cellules contre une surcharge glycémique. L’inflammation est une conséquence de cette surcharge, et non la cause de l’insulinorésistance… (Voir discussionN19 et mon article Insulinorésistance.)
Le médecin qui prescrit de l’insuline augmente le nombre des pousseurs du métro japonais. Il se félicite du travail accompli — contrôler la glycémieN7 — mais le problème n’est pas résolu, car il faut augmenter régulièrement les doses d’insulineN3 injectée.
Le diabète a l’air d’aller mieux puisqu’on se contente de mesurer la glycémie. Les médecins peuvent se féliciter de l’illusion d’un travail bien fait, malgré que son client soit de plus en plus malade. Les patients ont besoin de doses de plus en plus fortes de médicaments tout en souffrant d’attaque cardiaque, d’insuffisance cardiaque, d’AVCN20 d’insuffisance rénale, d’amputation et de cécité. « Oui, mais ça va », se dit le médecin, « on a affaire à une maladie chronique inguérissable ».
Jasun Fung, How to Reverse Type 2 Diabetes – The Quick Start Guide (2016N21)
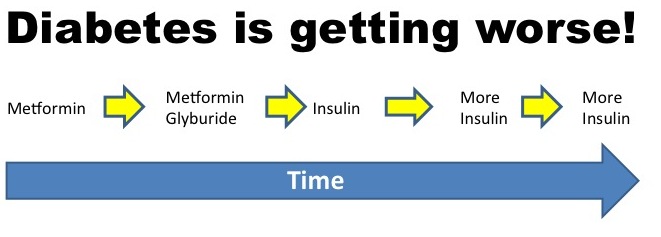
Ce point de vue est confirmé par la récente méta-analyse de Erpeldinger S et al. (2016N22) qui conclut à l’absence de preuves que l’insuline soit à même de prévenir les principaux événements cliniques à redouter chez les diabétiques de type 2, et dont les résultats posent à nouveau la question de l’impact du contrôle glycémique pour diminuer la morbi-mortalité des diabétiques de type 2 (voir pageN23).

Quand on jeûne, l’insulineN3 diminue et l’organisme essaie alors de faire monter la glycémieN7 en demandant au foie de libérer une partie de son sucre et de sa graisse stockés. La glycémie augmente, ce qui est naturel, sauf que chez un diabétique cette augmentation peut paraître indésirable.
En réalité, il ne s’agit que de libérer du sucre du foie dans le sang. La plupart des médecins s’en inquiètent parce qu’ils ne prêtent attention qu’à la glycémieN7 ; ils ne se sentent pas concernés par le sucre qui reste caché. Or, quand on ne mange pas, d’où vient le sucre ? Il ne peut venir que du corps du sujet, on ne fait que le déplacer. Ce n’est ni bon ni mauvais, comme de déplacer des ordures de la cuisine vers la chambre… Le problème est l’accumulation d’ordures, comme dans une pièce encombrée dans laquelle on déplacerait des objets uniquement pour éviter l’encombrement des chaises !
Jason Fung désigne ces médicaments (insulineN3, sulfonlyuréesN24) comme des dracebos [drug placebo] — des placebosN25 pour médecins : ils n’aident pas vraiment le patient à aller mieux, mais ils rassurent son médecin. Dans son programme (très discutable) Intensive Dietary ManagementN26, il utilise des médicaments pour maintenir la glycémieN7 dans une fourchette raisonnable, mais pas minimale, pendant le jeûne.

▷ Liens

- Les identifiants de liens permettent d’atteindre facilement les pages web auxquelles ils font référence.
- Pour visiter « 0bim », entrer dans un navigateur l’adresse « https://leti.lt/0bim ».
- On peut aussi consulter le serveur de liens https://leti.lt/liens et la liste des pages cibles https://leti.lt/liste.
- N1 · a3u9 · Diabète de type 2 – Wikipedia
- N2 · dlmy · Résistance à l’insuline – Wikipedia
- N3 · nwfn · Insuline – Wikipedia
- N4 · kpej · Syndrome métabolique – Wikipedia
- N5 · nuk1 · Tadeja, G et al. (2024). Exposure to sugar rationing in the first 1000 days of life protected against chronic disease. Science eadn5421.
- N6 · a6uu · Book “Rethinking Diabetes : What Science Reveals About Diet, Insulin, and Successful Treatments” – Gary Taubes
- N7 · iuhf · Glycémie – Wikipedia
- N8 · aua1 · Néoglucogenèse – Wikipedia
- N9 · necd · Glycogène – Wikipedia
- N10 · bxwr · Lipogenèse – Wikipedia
- N11 · 1edl · Triglycéride – Wikipedia
- N12 · 8wrb · Lipoprotéine de très basse densité – VLDL – Wikipedia
- N13 · a1a3 · Adipocyte – Wikipedia
- N14 · 1j1r · Obesity is protective ?
- N15 · obk3 · Courot E (2016). Importance de la chronobiologie dans la prévention et la prise en charge de certaines maladies notamment cardiovasculaires et métaboliques : exemples de la chronopharmacologie et de la chrononutrition. Thèse de doctorat en pharmacie. Université de Lorraine.
- N16 · gdzf · A New Paradigm of Insulin Resistance
- N17 · 0wsk · Récepteur membranaire – Wikipedia
- N18 · 4szi · Insulin Resistance as a Physiological Defense Against Metabolic Stress : Implications for the Management of Subsets of Type 2 Diabetes
- N19 · q62j · Insulin Resistance is Good ?
- N20 · jrzg · Accident vasculaire cérébral – AVC – Wikipedia
- N21 · hr8y · How to Reverse Type 2 Diabetes, The Quick Start Guide
- N22 · pfma · Efficacy and safety of insulin in type 2 diabetes : meta-analysis of randomised controlled trials
- N23 · edd5 · Diabète de type 2, l’insulinothérapie remise en question
- N24 · o4c0 · Sulfonylurée – Wikipedia
- N25 · 6mci · Placebo – Wikipedia
- N26 · teo0 · Site “The Fasting Method” – Jason Fung
Article créé le 18/11/2016 - modifié le 8/11/2024 à 11h10




 5410
5410

